What is CLN2 Disease?
CLN2 هو مرض جيني
مرض CLN2 هو اضطراب جيني نادر يؤثر في الأطفال. 1،2 مرض CLN2 هو:
- مرض تم تسميته على اسم الجين CLN2/TPP1، والذي تحدث به طفرة (يصبح غير طبيعي) عند الإصابة بمرض CLN2 2
- وهو أحد أكثر الأشكال شيوعًا للدَّاء اللِّيبُوفوسينِيّ السِّيرُويدِيّ العَصَبيّ 2(NCL)
- الدَّاء اللِّيبُوفوسينِيّ السِّيرُويدِيّ العَصَبيّ هو عبارة عن مجموعة من الاضطرابات الوراثية، وهي تُعرف مجتمعة باسم مرض باتين3
- وقد كان يعرف مسبقًا باسم الدَّاء اللِّيبُوفوسينِيّ السِّيرُويدِيّ العَصَبيّ الرضيعي-المتأخر، لأنه عند معظم الأطفال، تبدأ الأعراض في الظهور بين عمر 2 و 4 سنوات2
مرض CLN2 هو مرض وراثي ينتقل من الآباء للأبناء في الأسرة
يولد الأطفال المصابون بمرض CLN2، وهم مصابون بهذه الحالة، على الرغم من أنها قد تستغرق شهورًا أو سنوات قبل أن تبدأ الأعراض في الظهور.2
يشار إلى مرض CLN2 على أنه اضطراب صبغي جسدي متنحٍ:2
- يوجد لدى كل شخص نسختان من جين CLN2. وبالنسبة للمصابين بمرض CLN2، توجد طفرات بكلٍ من الجِينَيْن الوراثيين (جين واحد من كلٍ من الوالدين)2
- يوجد لدي والدي الطفل المصاب بمرض CLN2 طفرة في أحد جينيّ CLN22
- يعتبر الوالدان حاملين للطفرة الجينية، وهو ما يعني أنهما غير مصابين بالمرض ولكن يمكن أن يتم تمرير الطفرة إلى أطفالهما2
- إذا كان كلا الوالدين حاملا للطفرة الجينية، وأنجبا طفلًا، فيتوقع الآتي:2
- أن توجد فرصة بنسبة 25% في أن يرث الطفل كلا الطفرتين، وأن يصاب بمرض CLN2 وتظهر عليه الأعراض
- أن توجد فرصة بنسبة 50% في أن يكون الطفل بصحة جيدة، إلا أنه سيكون أيضًا حاملًا لإحدى الطفرتين لمرض CLN2
- أن توجد فرصة بنسبة 25% في أن الطفل لن يحمل أي طفرات لمرض CLN2، وأنه لن يصاب بمرض CLN2
كيف يتم تشخيص مرض CLN2؟
من الممكن تأكيد التشخيص من خلال إجراء الاختبار الجيني، والذي يبحث عن الطفرات في عينة من الحمض النووي (DNA) يتم جمعها من الطفل. يمكن أيضًا تأكيد تشخيص مرض CLN2 من خلال إجراء اختبار إنزيمي، والذي يبحث عن انخفاض مستويات إنزيم a4.TPP1
مرض CLN2 هو نوع من اضطرابات الاختزان في الجسيمات الحالَّة والذي يؤثر على الخلايا في المخ5
توجد جسيمات حالَّة في داخل كل خلية. تحتوي الجسيمات الحالَّة على الإنزيمات التي تعمل على تكسير وإعادة تدوير المواد داخل الخلية. أحد هذه الإنزيمات هو إنزيم a5.TPP1
في حالة الأطفال المصابين بمرض CLN2، يكون إنزيم TPP1 مفقودًا أو لا يعمل بطريقة صحيحة. حين لا يعمل هذا الإنزيم بطريقة صحيحة، تتراكم مواد معنية في الجسيمات الحالَّة داخل الخلية، وبصفة خاصة في خلايا المخ والعينين.3،6
يرتبط مرض CLN2 بتراكم المواد داخل خلايا المخ3،6
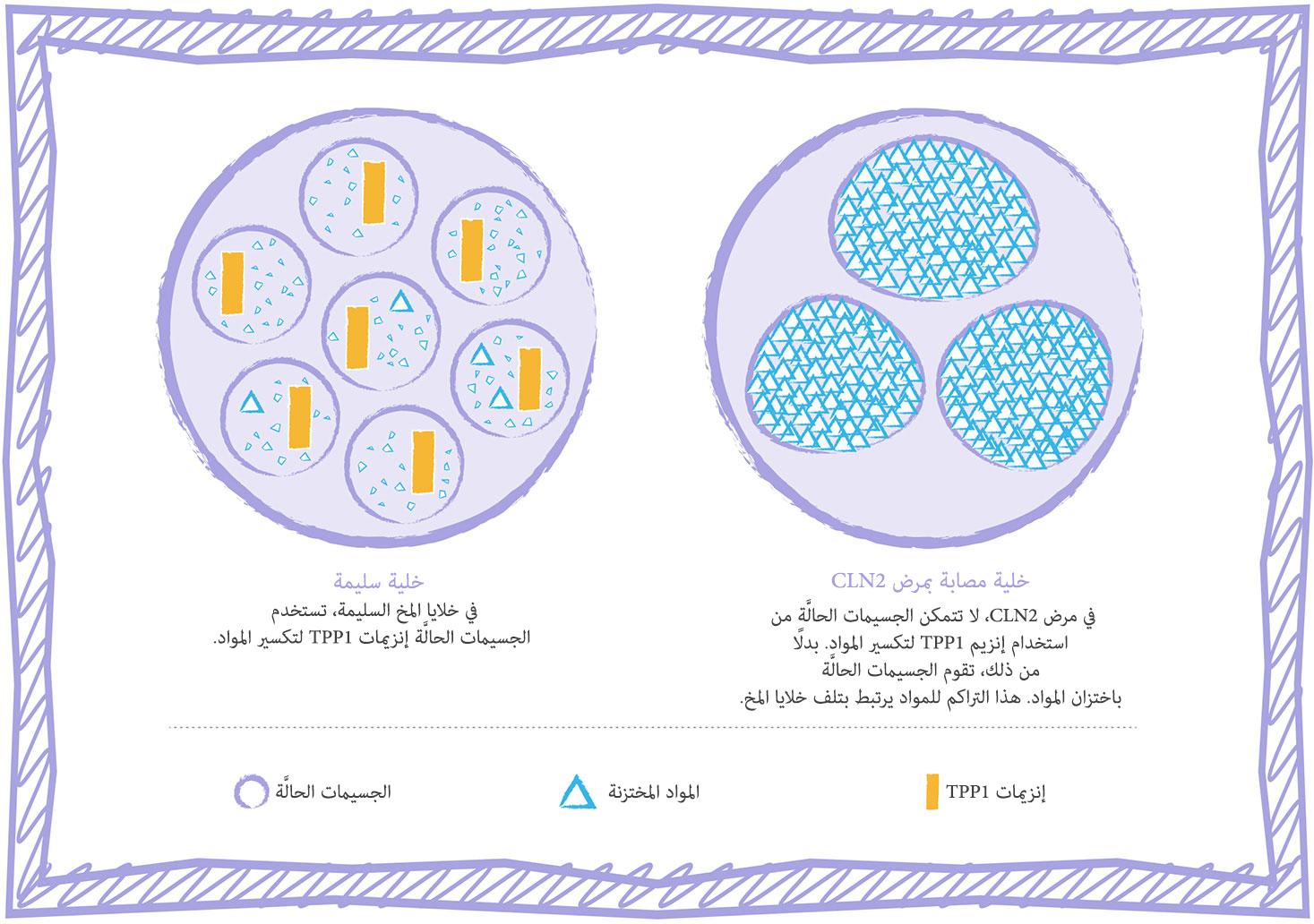
بمرور الزمن، يرتبط هذا التراكم بتلف الخلايا في المخ والعينين، والتي بالتالي تتوقف عن العمل بشكل طبيعي. عندما يحدث هذا، تظهر أعراض مرض CLN2 (على سبيل المثال، تأخر تطور اللغة، وحدوث النوبات، وقصور في الرؤية).1،3
متى تبدأ أعراض مرض CLN2 عادة في الظهور؟
عادة ما تتفاقم أعراض مرض CLN2 بمرور الزمن، وتشتمل على الأعراض التالية:11-2,5,7
الوفاة المبكرة
فقد البصر
الاعتماد على الكرسي المتحرك أو أن يصبح الطفل طريح الفراش
النوبات التي لا تستجيب للأدوية، النَّفضة المفاجئة أو حدوث التشنجات في العضلات، وبداية فقد البصر
فقد التناسق الحركي، وعدم القدرة على التحكم في التوازن، والكلام والحركة، وبداية الخرف
ظهور أولى النوبات
تأخر في تطور اللغة

- Kohlschütter A, Schulz A. CLN2 disease (classic late infantile neuronal ceroid lipofuscinosis). Pediatr Endocrinol Rev. 2016;13(Suppl 1):682-688.
- Mole SE, Williams RE. Neuronal ceroid-lipofuscinoses. 2001 Oct 10 [Updated 2013 Aug 1]. In: Pagon RA, et al., eds. GeneReviews®.
- Haltia M. The neuronal ceroid-lipofuscinoses: from past to present. Biochim Biophys Acta. 2006;1762:850-856.
- Fietz M et al. Diagnosis of neuronal ceroid lipofuscinosis type 2 (CLN2 disease): Expert recommendations for early detection and laboratory diagnosis. Mol Genet Metab. 2016;119:160-167.
- Mole SE et al. Correlations between genotype, ultrastructural morphology and clinical phenotype in the neuronal ceroid lipofuscinoses. Neurogenetics. 2005;6:107-126.
- Schulz A et al. NCL diseases–clinical perspectives. Biochim Biophys Acta. 2013;1832:1801-1806.
- Chang M et al. CLN2. In: Mole S, Williams R, and Goebel H, eds. The neuronal ceroid lipofuscinoses (Batten Disease). 2nd ed. Oxford, United Kingdom: Oxford University Press; 2011:80–109.
- Pérez-Poyato MS et al. Late infantile neuronal ceroid lipofuscinosis: mutations in the CLN2 gene and clinical course in Spanish patients. J Child Neurol. 2013;28:470–478.
- Worgall S et al. Treatment of late infantile neuronal ceroid lipofuscinosis by CNS administration of a serotype 2 adeno-associated virus expressing CLN2 cDNA. Hum Gene Ther. 2008;19:463–474.
- Steinfeld R et al. Late infantile neuronal ceroid lipofuscinosis: quantitative description of the clinical course in patients with CLN2 mutations. Am J Med Genet. 2002;112:347–354.
- Schulz A et al. Neuronal ceroid lipofuscinosis-2 (CLN2) disorder, a type of Batten disease caused by TPP1 enzyme deficiency: current knowledge of the natural history from international experts. Poster session presented at: The Society for the Study of Inborn Errors of Metabolism (SSIEM) Annual Symposium; September 2015; Lyon, France.

 UK (English)
UK (English) Deutsch
Deutsch Français
Français Hrvatska
Hrvatska Русский
Русский Türkçe
Türkçe Română
Română